Twee soorten couveuses voor baby's
Er zijn twee soorten couveuses, de gesloten en open variant. Een gesloten couveuse bootst zo goed mogelijk de situatie van de baarmoeder na. In de couveuse is het lekker warm (er is een constante temperatuur van 37°C), de luchtvochtigheid kan worden verhoogd en prikkels worden zoveel mogelijk gedempt.
De gesloten couveuse is gemaakt van plexiglas, zodat je je baby goed kunt zien. In het glas zitten deurtjes waar je je armen doorheen kunt steken om je baby aan te raken en te verzorgen. Je baby ligt onder een speciale hoes (couveusecover), die gemaakt is van dik textiel om licht en geluid te dempen. De couveusecover heeft meestal flappen die in de loop van de weken één voor één opengaan, om je baby aan het licht en de omgeving te laten wennen. Vaak wordt met behulp van doeken of een snuggle een soort nestje gemaakt, dat net als de baarmoeder een geborgen gevoel geeft.
Warmte in couveuse
De belangrijkste functie van de couveuse is warmte bieden. Te vroeg en te klein geboren baby's kunnen zichzelf vaak nog niet goed genoeg op temperatuur houden. In een couveuse kunnen de temperatuur en luchtvochtigheid nauwkeurig worden geregeld. Soms zijn er speciale behandelingen nodig waarbij de couveuse open moet zijn. Er hangt dan een warmtelamp boven om je baby warm te houden. De verpleging en artsen proberen de temperatuur zo constant mogelijk te houden. Als het nodig is, krijgt je baby een extra muts of warmtedekentje.
Wat is een open couveuse?
Naast de gesloten couveuse bestaat er ook een open couveuse, die ook wel een open bedje of warmtebedje wordt genoemd. Er zit bodemverwarming in en soms hangt er een warmtelamp boven het bed. Baby's die hun temperatuur al beter stabiel kunnen houden, komen in een open couveuse. Ook op tijd geboren kinderen met een aandoening of afwijking krijgen een open bed.
De afdeling neonatologie
Als je baby in het ziekenhuis moet blijven na de bevalling, krijgen jullie te maken met de afdeling neonatologie. Hoe gaat het er daar aan toe? En mag je eigenlijk bij je baby blijven? Dit kun je verwachten van de afdeling.
Wanneer moet een baby in een couveuse?
Als een baby ziek is, te klein is (laag in gewicht), te vroeg is geboren of is geboren met een afwijking, wordt de baby opgenomen op de afdeling neonatologie of de NICU (neonatale intensive care unit). Vaak wordt de baby daar in een open of gesloten couveuse gelegd om de baby goed warm te houden.
Apparatuur rondom de couveuse
Rondom de couveuse staat allerlei apparatuur. Sommige apparaten zijn met behulp van elektrodes verbonden aan je baby. De meest voorkomende apparaten zijn:
-
De monitor
Op een beeldscherm zie je de resultaten van verschillende metingen, zoals de hartslag, ademhaling, de hoeveelheid zuurstof in het bloed (saturatie) en de bloeddruk. -
Apparaat voor ademhalingsondersteuning
Veel baby's op de neonatale intensive care unit (NICU) hebben een vorm van ademhalingsondersteuning nodig. Ieder ziekenhuis heeft zijn eigen apparaten, die meestal verschillende functies hebben. Sommige ondersteunen de ademhaling alleen, en als dat niet genoeg helpt kan een baby ook beademd worden. -
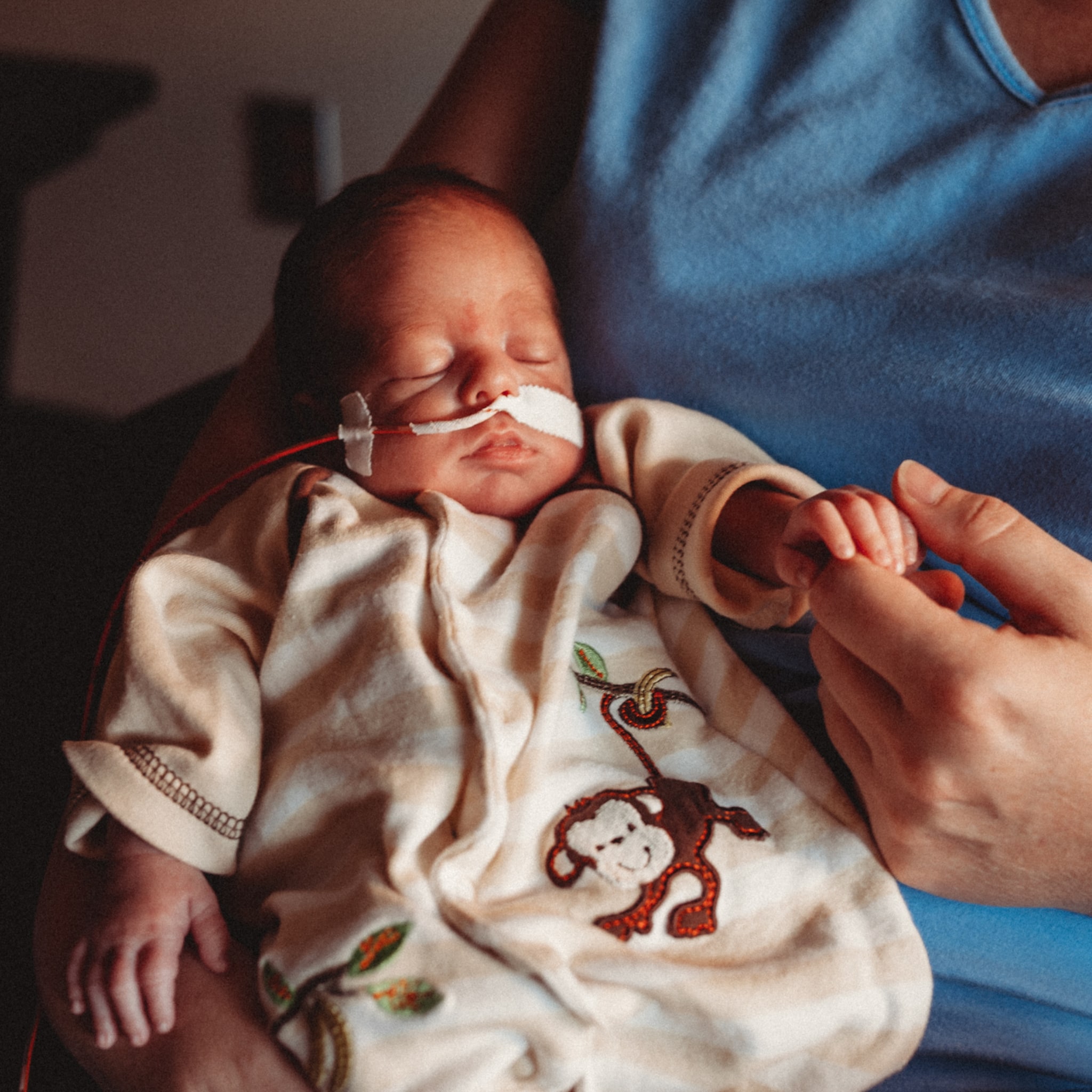
Infuus- en sondevoedingpomp
Vaak hebben baby's op de couveuseafdeling medicijnen nodig, die met een infuus worden toegediend. De meeste baby's op een afdeling neonatologie zijn nog te jong of te
ziek om zelf te drinken. Je baby krijgt dan jouw moedermelk of flesvoeding door een slangetje dat via zijn neus of mond naar zijn maag loopt. Ook daarvoor staat een pomp naast de couveuse.
Andere apparatuur die nodig kunnen zijn:
-
Fototherapielamp of matje
Enkele dagen na de geboorte zien veel baby's geel. Dit komt doordat er bilirubine, een galkleurstof, in de huid terechtkomt. Als dit te veel is, wordt het bilirubinegehalte snel verlaagd met fototherapie. Dit is een speciaal blauw licht. Je baby ligt dan onder een blauwe lamp of op een speciaal matje, met alleen een luier aan en een oogmasker op, dat zijn ogen beschermt tegen het licht. -
Apparaat voor koeling
Wanneer je baby ernstig zuurstoftekort heeft gehad bij de geboorte, moet hij soms gekoeld worden. Dat voelt tegenstrijdig, maar door middel van drie dagen gecontroleerde verlaagde temperatuur, wordt schade door zwelling van de hersenen verminderd, of zelfs voorkomen. Je baby ligt dan niet in een couveuse, maar op een open bed met een soort wrap om zijn lichaam. -
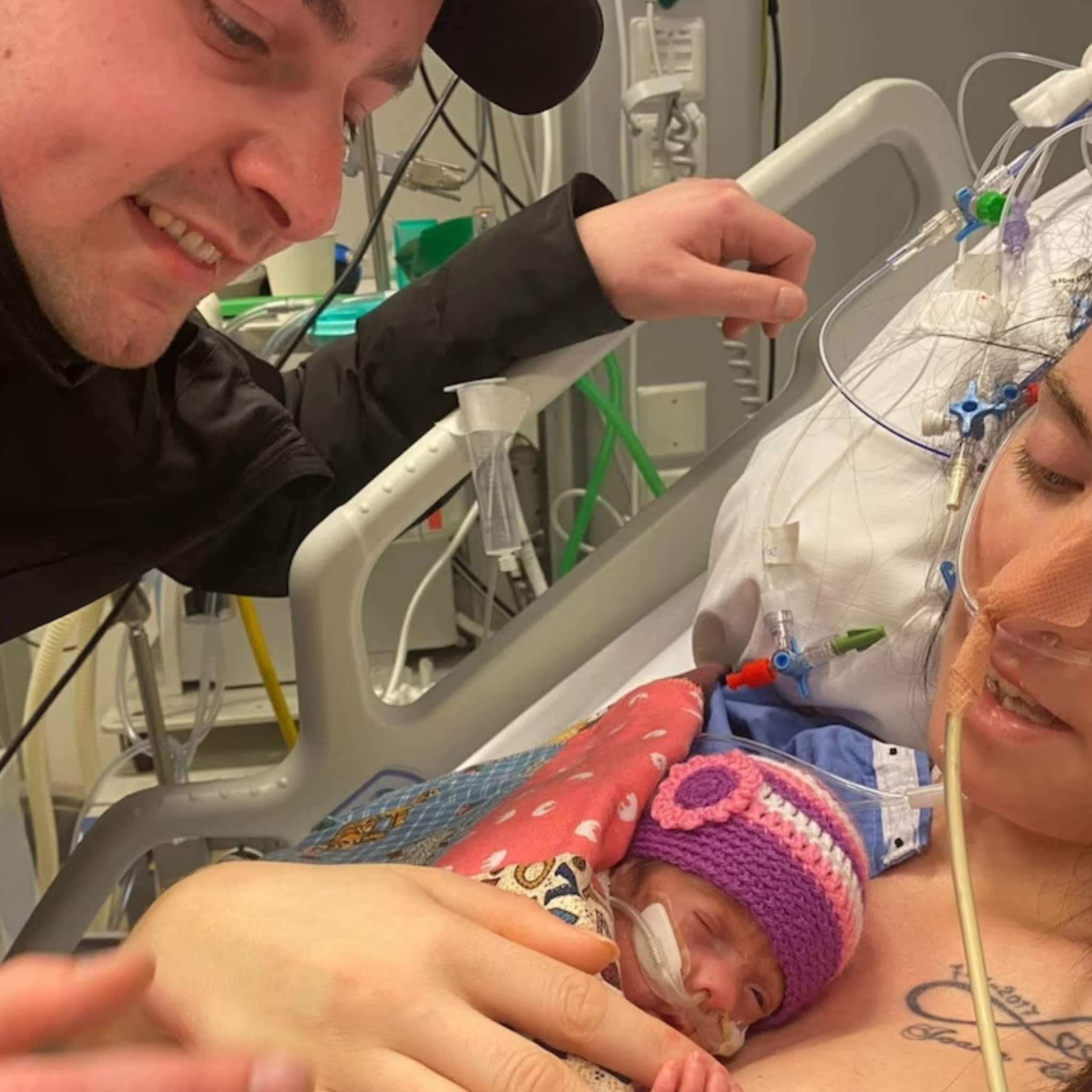
(a)EEG of CFM
Met behulp van drie tot vijf heel kleine naaldjes op het hoofd van je baby wordt de hersenactiviteit gemeten. Dit heet een hersenfilmpje en het wordt gedaan bij baby's die convulsies (stuipen) hebben of misschien kunnen krijgen. -
Echo
Dit apparaat staat er niet standaard, maar op de NICU worden er regelmatig echo's van vooral de hersenen van baby's gemaakt. -
MRI
De hersenen kunnen ook bekeken worden met een MRI-scan. Daarvoor wordt je baby met een speciale transportcouveuse naar het MRI-apparaat gebracht.
Wat kun je doen voor je baby in de couveuse?
Een opname op de afdeling neonatologie of de NICU is een emotionele achtbaan. Veel ouders voelen zich machteloos als hen dit overkomt. Ze zijn blij met de komst van hun baby, maar ook bang en onzeker over zijn gezondheid en over de toekomst.
Ook zijn veel ouders bang dat de hechting met hun baby wordt verstoord door de tijd in de couveuse. Een goede hechting is de basis voor een gezonde emotionele, sociale, verstandelijke en motorische ontwikkeling. Een baby herkent zijn ouders aan hun lichaamsgeur, stemgeluid en de manier van aanraken en dit bevordert het hechtingsproces. Daarom is het zo belangrijk om veel met een baby te knuffelen. Als je baby op de afdeling neonatologie of een NICU ligt, is dat lastiger dan anders.
Toch zijn er een aantal dingen die je juist goed voor je baby in de couveuse kunt doen:
- 01.
Buidelen
Zo snel als mogelijk is, mag je baby uit de couveuse op je blote borst. Je baby ligt in een luiertje met zijn huid tegen jouw huid, heerlijk verstopt onder een deken. Hij ruikt jouw geur, hoort je stem en voelt de aanraking. Dit zorgt voor gevoelens van veiligheid en vertrouwen. De warme doek over jullie heen zorgt ervoor dat je baby het warm genoeg heeft. Als hij bij zijn moeder ligt, ruikt hij ook al aan de borst, wat kan helpen om later alsnog zelf aan de borst te kunnen drinken. Maar het is ook erg belangrijk dat de vaders buidelen. Op die manier ontstaat er ook een band tussen de vader en baby. Het geeft je baby wel wat stress om uit de couveuse te worden gehaald en er weer in te worden gelegd. Daarom is het het beste om je baby zo lang mogelijk achter elkaar (minimaal 1 tot 1,5 uur, maar het liefst nog veel langer) te buidelen. Overleg met de verpleegkundigen wat een geschikt moment is tussen de voedingen en verzorging door. - 02.
Comfort holding
Als buidelen om een bepaalde reden niet kan, kun je je baby wel laten weten dat je er bent door je handen rustig op zijn lijfje te leggen. Eén hand onderaan de billetjes en één hand bij de overgang van zijn nek naar zijn hoofd. Je laat je handen stil liggen, als je aait of wrijft geeft dit te veel onrust en de hersenen van je baby kunnen nog niet veel prikkels verwerken. Je baby voelt door jouw handen dat je er bent en dat geeft comfort en geborgenheid. - 03.
Aanwezig zijn
Het horen van jouw stem, het ruiken van je geur en het voelen dat jij er bent: het is allemaal heel belangrijk voor je kind. Je kunt er voor je baby zijn door naar hem te kijken, hem aan te raken, tegen hem te praten of zingen en hem gerust te stellen.
Lees ook: Contact met ouders zorgt voor betere hersenontwikkeling bij prematuren - 04.
Moedermelk kolven
Moedermelk is goed voor iedere baby, maar zeker voor een baby op de neonatologie afdeling. In je eigen melk zitten op maat gemaakte voedingsstoffen, menselijke eiwitten en afweerstoffen speciaal voor jouw baby. Darmen van een te vroeg geboren baby verdragen eigen moedermelk het beste. Een veel te vroeg geboren of te kleine baby kan vaak nog niet goed genoeg zelf drinken. Je baby krijgt jouw moedermelk dan via een sonde. Zo help je je baby groter te groeien en geef je een deel van jouw afweerstoffen door. Als je zelf nog niet genoeg moedermelk aanmaakt, kun je je baby ook donormelk geven. Dit is moedermelk van een andere moeder. Op meerdere NICU's is dit aanwezig. De donormelk is streng gecontroleerd op aanwezigheid van overdraagbare ziektes.
Lees ook: Kolven: wanneer, hoe vaak en hoe lang?
Welke kleding voor baby in een couveuse?
In de couveuse hebben baby's geen kleertjes aan. Ze worden warm gehouden door de verhoogde temperatuur, dekentjes en een mutsje. Op de NICU is babykleding vaak niet mogelijk vanwege hygiëne. Wanneer je kind naar een andere neonatologie- of couveuseafdeling gaat, mag hij een rompertje aan. Overslagrompertjes zijn het handigst, maar je kunt ook met de verpleging overleggen wat je je baby het beste kunt aantrekken.
Kleine maatjes
Couveusebaby's zijn vaak te vroeg geboren en/of erg klein. Kleding in maat 50 is dan vaak te groot en moet aan alle kanten opgerold worden. Er bestaat ook speciale prematuur kleding in extra kleine maten. Als je baby in de couveuse ligt, ben je vaak de hele dag in het ziekenhuis en staat je hoofd er waarschijnlijk niet naar om naar de winkel te gaan om extra kleine kleertjes te kopen. Vraag aan opa's en oma's of een vriendin om voor je naar de winkel te gaan of bestel de kleertjes online. Je (schoon)ouders zijn vast heel blij dat ze dit voor je kunnen doen.
Hoe lang ligt een baby in de couveuse?
De temperatuur van de couveuse wordt langzaam afgebouwd. Als je baby zelf zijn temperatuur goed kan reguleren en meer prikkels aankan, mag hij uit de couveuse. Wanneer je baby is opgenomen op een NICU en geen intensieve zorg meer nodig heeft, kan hij worden verplaatst naar een post-IC. Dit kan als hij stabiel is vanaf 30 weken en als hij minimaal 1 kg weegt.
Wanneer mag je baby mee naar huis?
Je baby mag mee naar huis als hij geen ademhalingsondersteuning meer nodig heeft, zelf zijn voedingen drinkt, goed groeit en zichzelf goed op temperatuur kan houden. Soms gaat het drinken nog niet helemaal goed, maar kan je baby toch al mee naar huis met sondevoeding. Jullie leren dan van de verpleging hoe je dit aan hem moet geven.
Het is ook belangrijk dat jullie je sterk genoeg voelen om de zorg aan te kunnen. Je bent door een heftige periode gegaan en je baby heeft misschien nog extra zorg nodig thuis. Met behulp van het nazorgteam van het ziekenhuis, een gespecialiseerde jeugdverpleegkundige en eventueel thuiszorg kan veel zorg ook thuis georganiseerd worden.
De meeste te vroeg geboren baby's kunnen rond de oorspronkelijke uitgerekende datum naar huis. De extreem vroeg geboren baby's zijn hier vaak een uitzondering op. Zij moeten vaak langer blijven. Uit onderzoek blijkt dat maar de helft van de couveusekinderen op de uitgerekende datum naar huis kan. Twee weken na de uitgerekende datum is zeventig procent thuis en vijf weken na de uitgerekende datum is negentig procent van de couveusebaby's thuis bij de ouders.
Uitgestelde kraamzorg
Bij een baby die niet in de couveuse hoeft te liggen, hebben ouders na de bevalling recht op 24 tot maximaal 80 uur kraamzorg verdeeld over acht tot tien dagen. Je verloskundige en arts kunnen aangeven of je meer nodig hebt dan het standaard aantal uren. Mocht je in de eerste dagen na de bevalling al naar huis gaan, dan vervalt een deel van die uren. Maar als je baby die hele periode of langer in het ziekenhuis heeft gelegen, heb je helemaal geen recht meer op kraamzorg.
Van de verpleegkundigen in het ziekenhuis leer je ook veel over de verzorging van je baby, maar het kan toch heftig zijn als je er bij thuiskomst ineens alleen voor staat. Daarom bieden veel kraamcentra zogenaamde uitgestelde kraamzorg aan. Dit wordt ook wel couveusenazorg genoemd. Je krijgt dan enkele uren hulp van een kraamverzorgster die veel ervaring heeft met de zorg voor kinderen die in een couveuse hebben gelegen. Uitgestelde kraamzorg wordt niet vergoed door de basisverzekering. Er zijn aanvullende polissen die het wel vergoeden. Of dit voor jou geldt, kun je bij je zorgverzekeraar navragen.
Wat als je een schuldgevoel hebt?
Als ik maar gezonder had geleefd… Als ik maar minder hard had gewerkt… veel ouders van couveusekinderen hebben het idee dat hen iets te verwijten valt. Ze worden overspoeld door schuldgevoel. Dat je je schuldig voelt, betekent natuurlijk niet dat je schuldig bént. Je kunt er niets aan doen wat je baby is overkomen.
In het ziekenhuis zijn maatschappelijk werkers die je kunnen helpen met dit gevoel om te gaan, je gedachten te duiden en je situatie te begrijpen. Zo nodig kan een psycholoog ook ondersteunen. Dat kan rust geven en je helpen deze heftige periode te verwerken. Schaam je er niet voor, het is iets wat bij veel ouders van couveusekinderen speelt. Vraag om hulp als het je te veel wordt.
Post traumatische stress
Veel ouders van te vroeg geboren baby's of van baby's die ernstig ziek zijn bij de geboorte, krijgen na opname te maken met herbelevingen, paniekaanvallen, sombere gevoelens, schuldgevoel, nachtmerries of concentratieproblemen. Dit komt voor bij moeders en vaders, maar niet altijd op hetzelfde moment.
Jij of je partner kan er ook nog last van krijgen als jullie allang weer thuis zijn en het goed gaat met jullie baby. Deze signalen kunnen wijzen op een post traumatische stresssyndroom (PTSS). Het is belangrijk om hierover te praten met je huisarts of tijdens de nacontroles van je kind in het ziekenhuis. PTSS gaat niet vanzelf over en heeft veel invloed op je welzijn. Gelukkig kan het wel goed behandeld worden. In veel ziekenhuizen met een afdeling neonatologie of NICU zijn hier gespecialiseerde psychologen voor.
Lees ook: Het vierde trimester: Dorian voelt zich schuldig door de vroeggeboorte van haar zoon
Bronnen: Mariaziekenhuis, Bernhoven